La Patologia
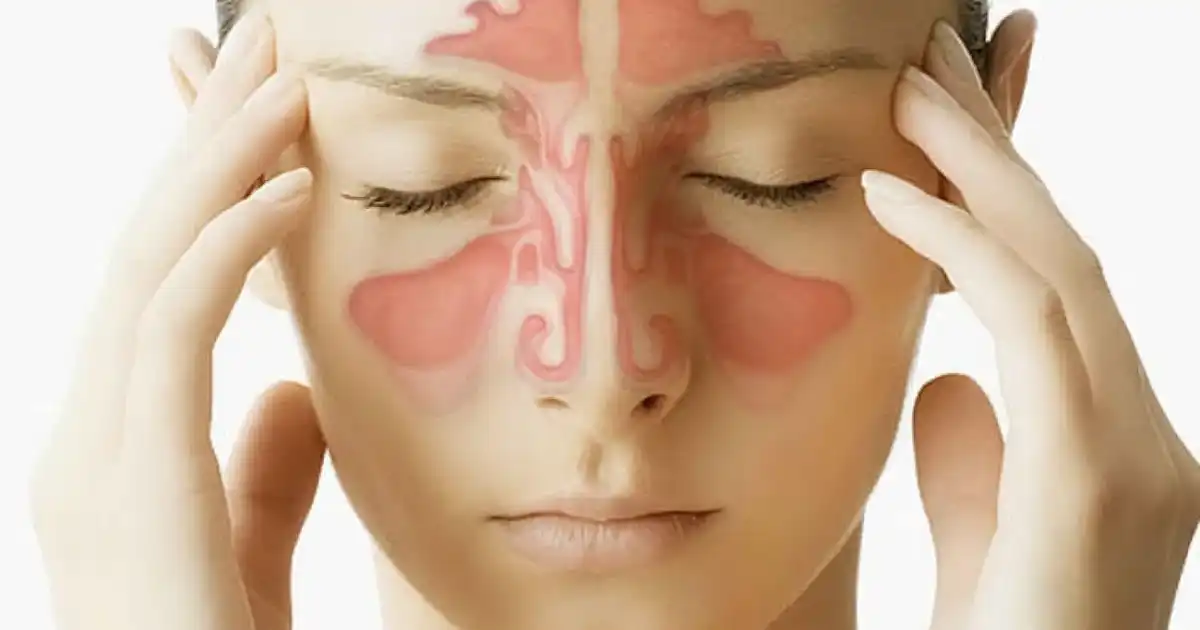
La rinite allergica è definita come un disturbo sintomatico della mucosa nasale provocato da una infiammazione mediata da immunoglobine e che si attiva al contatto con particolari sostanze, denominate allergeni, con la mucosa respiratoria.
Si tratta di una patologia infiammatoria con un’elevata prevalenza ed effetti diretti sulla qualità della vita, sul rendimento lavorativo e scolastico da cui deriva un ingente costo economico, aggravato principalmente dalla frequente associazione con l’asma bronchiale.
La rinite allergica è un problema sanitario globale che colpisce dal 5 al 35 % della popolazione (Linee guida ARIA 2019), toccando punte del 40% nei bambini. Il maggior numero di individui colpiti ha però tra i 20 e i 30 anni e nel 50% dei casi sono presenti fattori ereditari: figli di genitori allergici hanno più probabilità di sviluppare allergie.
La sua prevalenza è in aumento ed è classificata fra le prime dieci cause di intervento del medico di medicina generale.
È importante ricordare che la rinite rappresenta un fattore di rischio per l’asma. Rinite e asma sono aspetti clinici differenti di un unico disordine immuno-mediato dell’apparato respiratorio. I pazienti con rinite allergica devono sempre essere indagati per una eventuale presenza di sintomi asmatici. La rinite è presente nel 80% dei pazienti con asma allergico e il rischio di asma cresce dal 2% nei pazienti senza rinite al 7-19% nei soggetti affetti da rinite.
Quali sono le cause della rinite allergica
La rinite allergica è provocata da una reazione del sistema immunitario a un agente ambientale scatenante, chiamato allergene. Gli allergeni più frequenti sono polvere, muffe, pollini, graminacee, piante e animali.
Le allergie possono essere stagionali o perenni: la rinite allergica stagionale è causata nella maggior parte dei casi da allergeni vegetali, che variano proprio a seconda della stagione, mentre la rinite perenne è causata dall’esposizione per tutto l’anno ad allergeni presenti nelle nostre case (escrementi degli acari della polvere, scarafaggi, forfora di animali) oppure da una forte reattività a pollini vegetali in stagioni consecutive.
La rinite allergica è dovuta a una risposta infiammatoria mediata dalle Immunoglobuline di tipo E, un tipo di anticorpi che viene prodotto dal nostro organismo quando la mucosa respiratoria viene in contatto con gli allergeni.
Quali sono i sintomi della rinite allergica
La risposta anticorpale, mediata dalle IgE, è responsabile della sintomatologia a carico soprattutto di naso e occhi. La sintomatologia nasale è caratterizzata da congestione nasale (sintomo questo classificato sia dai medici che dai pazienti come il più fastidioso ed invalidante), prurito, rinorrea,starnuti. La sintomatologia oculare è data da prurito, lacrimazione, iperemia.
In condizioni di “mancata terapia” e/o di inefficacia della stessa (soprattutto in soggetti poli-allergici), per il perdurare della sintomatologia e la cronicizzazione dell’infiammazione, la mucosa nasale e dei seni paranasali può divenire sede di formazione di polipi nasali, causa di ostruzione delle fosse nasali e di difficoltà respiratoria nasale persistente anche negli intervalli stagionali in precedenza poco “sintomatici”. Alla difficoltà respiratoria non di rado si aggiunge una cefalea localizzata in sede frontale o periorbitaria.
Come viene diagnosticata la rinite allergica
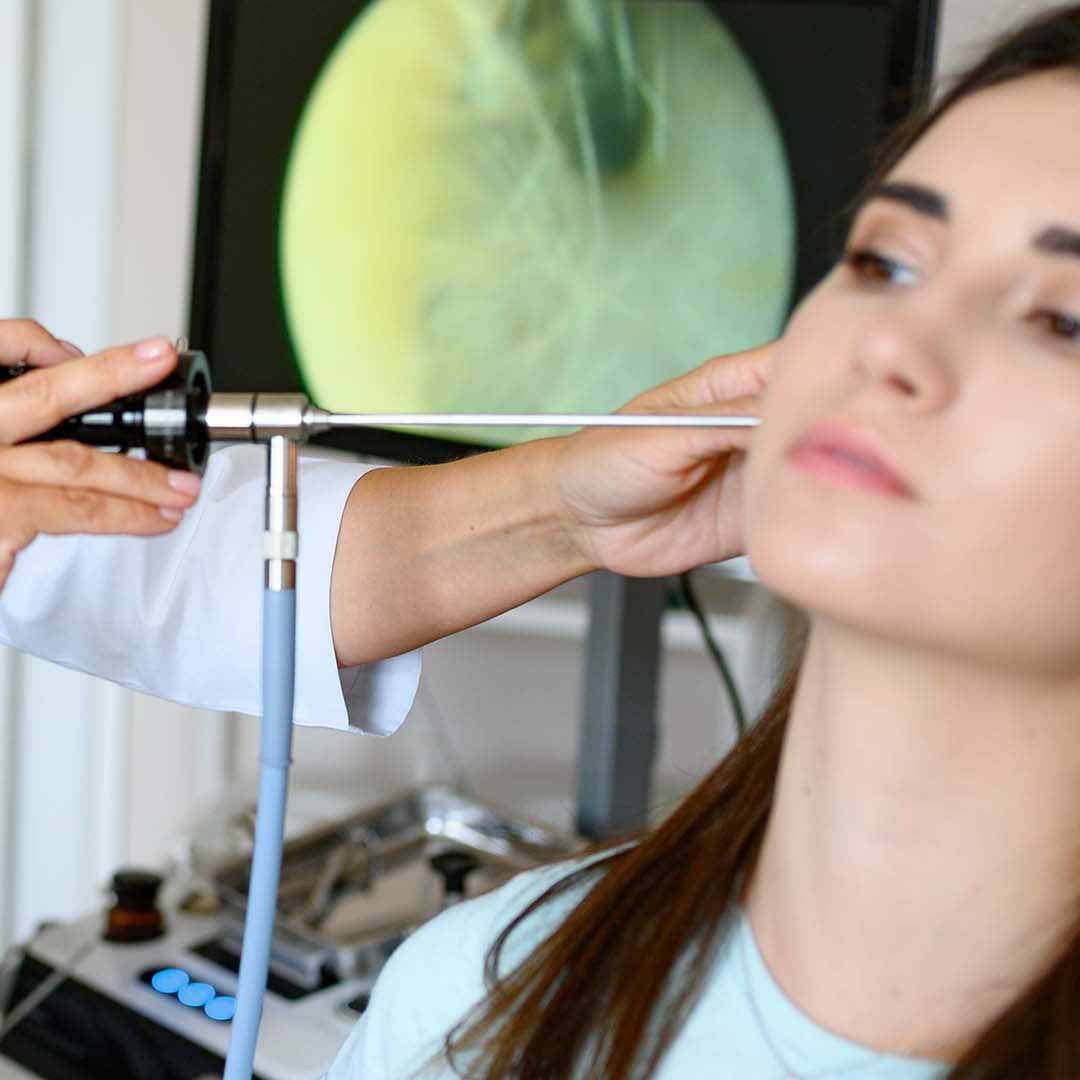
La rinite allergica viene generalmente diagnosticata da un medico allergologo o da un otorinolaringoiatra in presenza dei sintomi caratteristici, senza bisogno di analisi. Una rinoscopia può confermare o meno la presenza di polipi nasali e giustificare una estensione di indagine radiologica ai seni paranasali (TC spirale senza mezzo di contrasto dei seni paranasali).
Le analisi possono essere utili se la terapia prescritta non è efficace, per indagare più a fondo le cause dell’allergia. In questi casi il medico può prescrivere i cosiddetti test cutanei, per identificare quali allergeni siano la causa scatenante della rinite. Se anche con i test cutanei non si ottiene una risposta soddisfacente, o se questi non possono essere effettuati perché ad esempio si stanno assumendo farmaci che possono interferire con i risultati, il medico può prescrivere il dosaggio delle IgE sieriche specifiche per allergeni. Questo test si basa sulla misurazione degli anticorpi IgE: se il soggetto è allergico saranno presenti in quantità molto maggiore le IgE rivolte contro l’allergene che è il fattore scatenante dell’allergia.
Come curare la rinite allergica
Se non è possibile evitare la sostanza che scatena la rinite allergica, si ricorre a una terapia farmacologica. I trattamenti maggiormente utilizzati sono i corticosteroidi per via inalatoria (con o senza antistaminici) o gli antistaminici orali più decongestionanti orali.
I corticosteroidi, somministrati per via locale o generale, riducono l’infiammazione, mentre gli antistaminici aiutano a prevenire la reazione allergica e i sintomi correlati.

Le semplici soluzioni fisiologiche endonasali possono aiutare a liberare le vie aeree e a idratare le mucose.
È bene invece ricordare che gli antibiotici non hanno alcun effetto sulla rinite allergica e non aiutano ad alleviarne i sintomi.
Nei casi in cui i sintomi siano molto accentuati, o il trattamento farmacologico risulti inefficace, il medico può consigliare la terapia da desensibilizzazione.
Questa si basa sulla somministrazione di piccole quantità, progressivamente crescenti, degli allergeni che provocano la reazione, per rendere l’organismo meno sensibile.
I primi tentativi di desensibilizzazione devono essere iniziati subito dopo la fine della stagione pollinica, per prepararsi alla stagione successiva.
Sono disponibili due tipi di terapie desensibilizzanti, quella sublinguale e quella sottocutanea. Entrambe favoriscono lo sviluppo di una tolleranza a lungo termine verso specifici agenti ambientali scatenanti, ma possono richiedere mesi o anni prima di diventare completamente efficaci.
In situazioni di cronicità dei sintomi, di inefficacia delle terapie locali e/o generali prescritte, non possono essere escluse di principio le terapie chirurgiche adiuvanti,
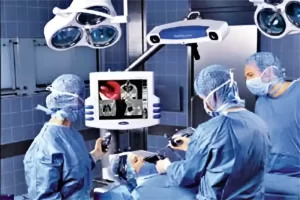
mirate a migliorare l’efficacia delle terapie locali e la qualità di vita del paziente, liberandolo da ostruzioni persistenti delle sue prime vie respiratorie quali ipertrofie stabili dei turbinati, polipi o disturbi di ventilazione dei seni paranasali. Gli interventi chirurgici utili vanno dalla semplice decongestione chirurgica dei turbinati inferiori, all’asportazione di isolati polipi, fino alla più estesa chirurgia funzionale endoscopica dei seni paranasali (cd FESS).
Sono relativamente recenti le indicazioni di terapia medica alternativa alla chirurgia o dopo suoi fallimenti in soggetti con poliposi naso-sinusale persistente, con utilizzo di anticorpi monoclonali che agiscono sui mediatori dell’infiammazione nasale e sinusale come: IL-4, IL-13, IL-5 e IgE. I farmaci più utilizzati sono il Dupilumab, Mepolizumab, Omalizumab , con risultati comparabili fra loro. Va detto che tali farmaci possono al momento essere prescritti solo a pazienti selezionati e con procedura amministrativa di pertinenza a centri ospedalieri autorizzati dalla Regione di residenza.